La tendinite des péroniers latéraux est une inflammation douloureuse des tendons péroniers qui longent le côté externe de la cheville. Ces tendons assurent la stabilité latérale du pied et participent au contrôle fin de son positionnement lors de la marche, de la course ou des changements de direction. Lorsqu’ils sont soumis à des microtraumatismes répétés ou à un stress mécanique excessif, leur gaine inflammatoire s’enraidit, provoquant douleur, gonflement et parfois instabilité ressentie. Sans prise en charge adaptée, cette tendinite peut devenir chronique et limiter fortement la pratique sportive ou même les activités de la vie quotidienne. Heureusement, une combinaison de mesures préventives, de traitements conservateurs et de rééducation ciblée permet généralement d’en venir à bout efficacement.
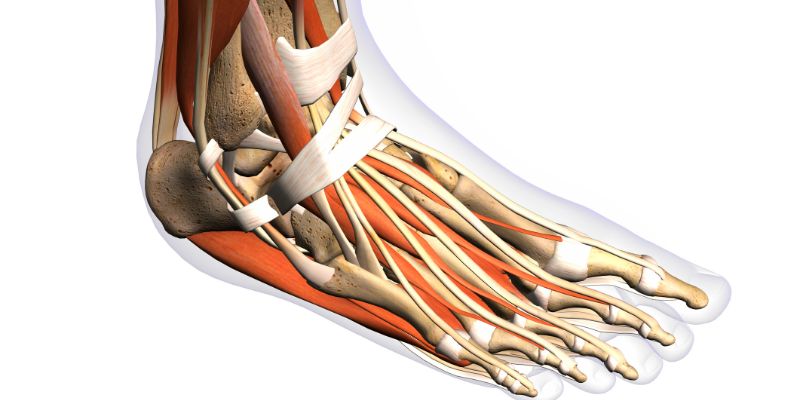
Anatomie et rôle des péroniers latéraux
Les péroniers latéraux sont composés de deux tendons principaux :
Le péronier latéral long (fibularis longus) prend naissance sur la face externe de la jambe, passe sous la malléole externe, traverse la voûte plantaire et se fixe au niveau de l’os cunéiforme médial et de la première métatarsien. Il soutient l’arche transversale du pied et participe à la propulsion.
Le péronier latéral court (fibularis brevis), plus court, s’insère également derrière la malléole externe et s’attache à la base du cinquième métatarsien. Il est essentiel pour résister à l’inversion excessive et protéger ainsi la cheville des entorses externes.
Entre ces tendons et l’os, un tunnel ostéo‑fibrocartilagineux assure leur glissement : la gaine synoviale lubrifie le parcours, et les frictions deviennent normales. En cas de sursollicitation, cette gaine s’enflamme (ténosynovite), augmente la friction et entraîne une douleur mécanique à chaque mouvement latéral ou rotatif du pied.
Causes de la tendinite des péroniers latéraux
1 : Surcharge mécanique
- Sports à pivot : Tennis, basket, handball, rugby… Tous sollicient fortement les mouvements d’inversion/éversion. Les changements de direction rapides fatiguent et irritent les péroniers.
- Sports de glisse et randonnée : Surf, ski ou randonnées en terrain accidenté induisent de multiples microtraumatismes, surtout si l’équipement (chaussures, bâtons) n’est pas adapté.
2 : Pronation excessive
- Une voûte plantaire affaissée ou une posture mal ajustée alterne la biomécanique du pied, tirant constamment sur les péroniers pour maintenir l’équilibre latéral. Cela génère une tension permanente favorisant l’inflammation.
3 : Entorses et microtraumatismes
- Les entorses externes, mineures ou majeures, déforment le canal des péroniers, endommagent la gaine synoviale et créent un terrain propice à la friction chronique.
4 : Anomalies anatomiques
- Variations de la malléole, pieds creux ou torsions du calcanéum modifient l’angle de glissement du tendon et peuvent conduire à un conflit os‑tendon.
5 : Facteurs systémiques
- L’âge, la déshydratation tissulaire, la prise prolongée de corticostéroïdes ou certaines carences micronutritionnelles (vitamine C, zinc) altèrent la qualité du collagène tendineux, le rendant plus vulnérable.
Symptômes tendinite des péroniers latéraux et diagnostic
Signes cliniques
Douleur localisée : sourde ou aiguë, située juste derrière la malléole externe, irradiant parfois vers l’avant du pied ou le mollet. Elle s’intensifie à l’effort et à la palpation.
Sensation de craquement ou de claquement : lors du mouvement du tendon dans son tunnel, traduisant une gaine épaissie ou adhérente.
Œdème et rougeur : un gonflement discret peut apparaître en phase aiguë, accompagné d’une chaleur locale.
Instabilité perçue : le patient ressent un « manque de maintien » sur terrain irrégulier, signe d’une insuffisance fonctionnelle des péroniers.
Examens complémentaires
Échographie : permet de visualiser l’épaississement tendineux, la présence de liquide ou de ruptures partielles.
IRM : réalisé en cas de doute ou pour évaluer la chronicité, il offre une vue précise des tissus mous environnants.
Radiographie : essentiellement pour exclure une fracture de fatigue du calcanéum ou une malformation osseuse dans le canal péronier.
Bonnes pratiques et traitement initial
Repos et protection
Arrêt ou modification de l’activité : réduire temporairement les sports à fort impact, privilégier natation ou vélo doux.
Contention douce : bandage élastique, tape neuromusculaire ou chevillère légère pour limiter l’inversion forcée tout en maintenant une certaine mobilité.
Gestion de l’inflammation
Cryothérapie : application de glace 10–15 minutes, 3 à 4 fois par jour, en protégeant la peau par un tissu.
Médicaments anti-inflammatoires : AINS oraux ou gels topiques prescrits pour soulager la douleur et réduire l’œdème.
Semelles et chaussage
Semelles orthopédiques correctrices : modèles sur mesure visant à réduire la pronation, soutenir l’arche externe et redistribuer la charge plantaire.
Chaussures stables : renfort latéral, semelle rigide au médio-pied et amorti adapté pour éviter la sollicitation excessive des péroniers.
Rééducation et exercices ciblés
La kinésithérapie est l’étape-clé pour restaurer la fonction et prévenir la récidive :
Étirements progressifs
Assis, jambe tendue, maintenir le pied en légère inversion avec une sangle élastique, 3×30 s, pour relâcher la gaine tendineuse.
Renforcement excentrique
Debout sur un marchepied, appui sur la pointe latérale du pied, puis abaisser lentement jusqu’à l’horizontale, 3×12 répétitions. Favorise l’alignement des fibres tendineuses.
Proprioception dynamique
Exercices sur coussin d’équilibre ou planche wobble, yeux ouverts puis fermés, améliore la réactivité des capteurs plantaires.
Chaîne ferme postérieure
Travail du mollet et des ischio‑jambiers (élévations talonnières, soulevé de terre léger) pour renforcer la stabilité globale de la cheville.
Chaque séance doit être adaptée à la tolérance à la douleur et à l’évolution clinique, sous la supervision d’un thérapeute.
Postureval : une approche holistique du pied et de la cheville
Le centre Postureval propose un bilan postural et podologique complète qui intègre :
Bilan postural et plate‑forme de pression : détection des zones de surcharge plantaires et de pronation excessive.
Photogrammétrie 3D : analyse de l’axe de la cheville dans la chaîne cinétique jambe–pied.
Conception de semelles sur mesure : redistribution optimale des appuis et correction de l’inversion excessive.
Programme de rééducation personnalisé : combinant étirements, renforcement et proprioception, adapté à l’activité et aux objectifs du patient.
Suivi régulier : réévaluation mensuelle, ajustements orthopédiques et conseils posturaux pour prévenir la récidive.
Cette démarche pluridisciplinaire, alliant posturologie, podologie et kinésithérapie, assure un traitement durable et complet de la tendinite des péroniers latéraux.
Postureval : Centre de Posturologie à Biarritz et Dax
Prenez rendez-vous maintenant et améliorez votre Posture grâce à l’accompagnement de nos professionnels
Solutions avancées et prise en charge pluridisciplinaire
En cas de persistance des symptômes malgré 6–8 semaines de traitement conservateur bien conduit :
Infiltration de corticoïdes : à visée antalgique et anti-inflammatoire, réalisée sous guidage échographique.
Thérapies physiques : ondes de choc radiales, laser de haute puissance ou ultrasons focalisés pour stimuler la régénération tendineuse.
Chirurgie : en cas de ténosynovite réfractaire avec sténose du canal, on peut libérer chirurgicalement le tunnel et réparer les lésions du tendon.
La coordination entre podologie posturologie, kinésithérapeute, médecin du sport et chirurgien orthopédiste garantit une prise en charge globale, de la prévention jusqu’à la réhabilitation complète.
Conseils pratiques pour prévenir les récidives
Échauffement ciblé : inclure mouvements d’inversion/éversion et souplesse de la cheville avant l’effort.
Renforcement permanent : intégrer des sessions courtes de travail péronier 2×/semaine, même en l’absence de douleur.
Alternance d’activités : combiner sports à impact et disciplines douces (natation, vélo, yoga) pour préserver l’équilibre musculaire.
Posture globale : maintenir un alignement du tronc et du bassin pour diminuer les contraintes latérales sur la cheville.
Surveillance du matériel : remplacer les chaussures usées (après ≈ 800 km de course) et faire ajuster les semelles en cas de changement morphologique.
Conclusion
La tendinite des péroniers latéraux est un problème fréquent chez les sportifs et les personnes exposées à des déséquilibres plantaires. Grâce à un diagnostic précis, des pratiques conservatrices bien menées et un programme de rééducation ciblé, on obtient dans la grande majorité des cas un retour rapide à une activité normale, sans douleur ni instabilité. Les solutions avancées comme les infiltrations ou les ondes de choc viennent compléter l’arsenal thérapeutique en cas de formes plus rebelles.
Avec l’expertise du centre Postureval, vous bénéficiez d’une prise en charge globale : du bilan postural à la conception de semelles orthopédiques, en passant par un suivi rééducatif personnalisé. Cette démarche holistique optimise la récupération, prévient les récidives et améliore durablement la santé de votre cheville et de votre posture.


